XIV. AGENTES ANTIPARKINSONIANOS
LA ENFERMEDAD DE PARKINSON (EP) es un desorden neurodegenerativo
de los ganglios basales (véase el capítulo II)
que progresa hasta dejar al paciente incapacitado para efectuar movimientos
voluntarios. Se observa aproximadamente en el 1% de la población mayor de 55
años, edad en la que la enfermedad es más frecuentemente diagnosticada. La EP
se detecta primero como un ligero temblor en una o varias extremidades, rigidez
muscular, anomalías posturales y lentitud de movimientos. Estos síntomas se
pueden acompañar de pérdida del apetito y la subsecuente pérdida de peso, depresión,
disminución de la capacidad intelectual y disfunciones autónomas (p. ejem.,
estreñimiento, seborrea, disfunción de la vejiga, hipotensión, sudoración excesiva,
disfagia (dolor al deglutir), intolerancia al calor, alteraciones vasomotoras
e impotencia sexual). La severidad de los síntomas puede aumentar en el transcurso
de 10 a 15 años hasta reducir al paciente a un estado de completa inmovilidad
y de demencia.
Hace aproximadamente 35 años se inició la nueva era de la neurofarmacología
de la EP. En 1957, K. A. Montagu detectó en homogeneizados (especie
de licuados) de cerebros completos de varias especies animales, incluyendo al
del ser humano, adrenalina, noradrenalina, 3,4- dihidroxifenilalanina (DOPA)
y 3,4- ácido dihidroxifenilacético (DOPAC). Montagu identificó
también la sustancia "X" la cual sugirió, aunque sin probarlo, podía ser la
3,4- dihidroxifeniletilamina [dopamina (DA), véase el capítulo
V]. En menos de un año Arvid Carlsson demostraba que la DA detectada
en el tejido cerebral de ratón se comportaba de forma similar a la noradrenalina.
Los niveles de DA eran disminuidos con reserpina y aumentados con
la administración de L-DOPA, particularmente si la monoaminooxidasa
(MAO) era inhibida. Poco después, el mismo Carlsson observaba elevadas
concentraciones de DA en el cuerpo estriado, la sustancia negra
(SN) y el globo pálido. El avance en técnicas anatómicas de fluorescencia
permitió demostrar que el alto contenido de DA en el núcleo caudado
y globo pálido se debía a la existencia de una vía dopaminérgica que se origina
en la SN (véase el capítulo V).
En 1960, H. Ehringer y O. Hornykiewicz encontraron que tejido obtenido de autopsias
de pacientes con EP mostraba disminución del contenido de DA
en las células pigmentadas que forman la SN pars compacta. En el
tejido postmortem de pacientes sin síntomas severos se observa disminución del
contenido de DA del 70 a 80%; la aquinesia (falta de movimiento)
severa se acompaña de pérdida del neurotransmisor del 95% o más. Poco menos
de un año después de la publicación de esta observación neuroquímica asociada
a la neuropatología de la enfermedad, dos grupos de investigación independientes
empezaron los estudios clínicos con L-DOPA, el precursor inmediato
de la DA, el cual, a diferencia de ella, sí cruza la barrera hematoencefálica.
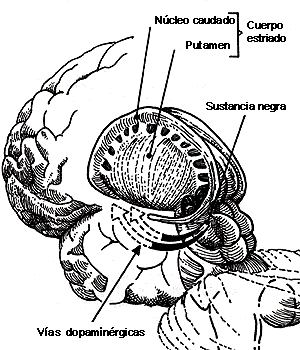
FIGURA XIV.I. Patología de la enfermedad de
Parkinson. La enfermedad de Parkinson es considerada como un síndrome (conjunto
de signos y síntomas) que consiste en la deficiencia dopaminérgica nigro-estriatal,
es decir, un cuadro en el que las vías nerviosas que van desde la sustancia
negra hacia el estriado, y que son las proyecciones de las células que sintetizan
dopamina hacia el cuerpo estriado, se degeneran.
La terapia predominante para esta enfermedad es básicamente farmacológica,
es decir, mediante drogas. Antes del descubrimiento de la terapia sustitutiva
con L-DOPA, se utilizaban los alcaloides de la belladona, de los
cuales la atropina era la más común. Estos fármacos alivian los síntomas de
rigidez y muchos de los problemas autonómicos que acompañan la enfermedad, pero
pueden exacerbar la demencia. Desafortunadamente, al cabo de ocho a 10años,
el tratamiento pierde efectividad y la mayoría de los síntomas tienen la misma
intensidad que antes del tratamiento.
Esta sustancia forma parte de uno de los pasos de la síntesis de las catecolaminas. Los efectos de la L-DOPA son mínimos. Su acción terapéutica y reacciones colaterales se deben al producto de su descarboxilación, la DA. Menos del 5% de la L-DOPA administrada por vía oral llega al SNC, por la descarboxilación que sucede en la sangre. La administración de inhibidores de esta enzima permite disminuir la dosis oral requerida para obtener efectos centrales.
La DA producida en la sangre estimula el corazón. Algunos pacientes pueden manifestar arritmias cardiacas. El tratamiento crónico induce tolerancia a estos efectos, así como a la hipotensión ortostática (ese mareo que se produce cuando se cambia bruscamente de posición, como cuando uno se pone de pie rápidamente) observada en algunos casos.
El ritmo de absorción de la L-DOPA depende en gran medida del estado de la función gástrica: desde el grado de acidez del estómago hasta el contenido de alimentos. En esta última condición, la absorción puede disminuir hasta el 30%. Más del 95% de la dosis administrada de L-DOPA es descarboxilada en la mucosa gastrointestinal y en el plasma. De allí la utilidad de la administración concomitante de inhibidores de la enzima.
Los efectos colaterales y la toxicidad son relativamente frecuentes y dependen de la dosis administrada. Al inicio de la terapia pueden aparecer náusea y vómito; y en cardiópatas, arritmias. Después de una terapia prolongada, el desarrollo de movimientos anormales y de alteraciones psiquiátricas se aprecia en un gran número de sujetos. Estos efectos adversos son reversibles al disminuir la dosis, por lo que es importante vigilar de cerca a los enfermos con insuficiencia cardiaca, arritmias, enfermedad cerebrovascular oclusiva (las embolias), trastornos afectivos o psicosis. Además, la suspensión brusca del tratamiento crónico puede producir la aparición de un síndrome maligno tipo neuroléptico (hipertermia y rigidez muscular).
Como en la mayoría de las alteraciones neurológicas y psiquiátricas, el paciente está sujeto a la eventual exposición a otros fármacos. Esto implica interacción medicamentosa, que puede predecirse si se conocen las características farmacocinéticas y los mecanismos de acción de las sustancias empleadas. Así, es posible anticipar cambios cuantitativos en la respuesta cuando se combinan fármacos que actúan en el mismo receptor o en casos de interferencia con la absorción del medicamento (p. ejem., cambios del pH o del tiempo de vaciamiento gástrico) o con su metabolismo.
Esta sustancia fue introducida a la clínica como agente antiviral y su efecto terapéutico en la EP fue descubierto en forma accidental.
La amantadina es útil como tratamiento único en casos leves de EP. Comparada con la L-DOPA es menos eficaz pero ligeramente superior a los anticolinérgicos (véase más adelante). Su efecto máximo toma algunos días para desarrollarse pero va perdiendo su eficacia gradualmente, después de más de seis meses de tratamiento continuo. De enfermos bajo terapia con L-DOPA es posible obtener una mejoría suplementaria del control de los síntomas con la adición de amantadina, por la acción sinérgica de ambas sustancias.
El mecanismo de acción de la amantadina fundamentalmente tiene efectos sobre receptores dopaminérgicos.
El empleo de agentes anticolinérgicos en la EP data de finales
del siglo pasado, con el uso de alcaloides de la belladona, extraídos a partir
de Solanáceas (Atropa belladonna, Datura stramonium, el famoso toloache).
André Barbeau, en 1962, propuso la existencia de un equilibrio entre la DA
y la acetilcolina (véase el capítulo V) estriatales.
En la EP, el déficit dopaminérgico daría lugar a una hiperactividad
relativa de neuronas colinérgicas, por lo que un bloqueo colinérgico imitaría,
indirectamente, la inhibición dopaminérgica.
Recordemos una vez más que en la EP, y de hecho, en todas las alteraciones neuropsiquiátricas, participan varios sistemas de neurotransmisores. El empleo de agentes que afecten a uno de ellos tendrá repercusiones en los demás.
Los compuestos sintéticos que han mostrado eficacia en la EP incluyen el trihexifenidil, la benzotropina, derivados de las fenotiazinas como la etopropazina, y antihistamínicos como la difenhidramina.
Ensayos clínicos en sujetos con EP mostraron que los anticolinérgicos eran tan eficaces como los alcaloides de la belladona:
cerca del 50% de los enfermos mostraron mejoría de aproximadamente el 20%, y menos efectos colaterales.

![[Anteior]](../img/prevsec.gif)
![[Previo]](../img/parntsec.gif)
![[Siguiente]](../img/nextsec.gif)